Oslabení meziobratlových plotének nebo jiné poruchy páteře, které komplikují nebo omezují pohyb, svědčí o rozvoji závažného onemocnění – osteochondrózy. Může se objevit u jakékoli osoby a není spojena s věkem. Páteř je nosným prvkem kostry, takže její změny ovlivňují kvalitu života a stav mnoha orgánových systémů. Z tohoto důvodu je nutné znát příčiny, známky osteochondrózy a také léčebné metody, aby bylo možné včas zaznamenat poruchy a zabránit rozvoji patologie.
Co je osteochondróza
Osteochondróza je komplex degenerativních poruch v lidské páteři, které se projevují dystrofickými změnami v chrupavce tohoto systému.Onemocnění se může objevit v jakémkoli kloubu, ale mnohem častěji se rozvíjí v meziobratlových ploténkách.
Hlavním příznakem, který naznačuje vývoj onemocnění, je bolest v zádech, krku a dolní části zad. V budoucnu může být pociťována bolest v ramenou, pažích a horní části stehen. Při absenci léčby začíná atrofie svalové tkáně, narušení citlivosti a aktivity vnitřních orgánů, což vede k nevyléčitelnému stavu.
Kód ICD-10
Světová zdravotnická organizace vyvinula MKN-10 (Mezinárodní klasifikace nemocí, 10. revize).Jeho podstata je následující: každá nemoc má svůj specifický kód, který se skládá z čísel a písmen. Lékař, když před sebou vidí takový kód, přesně ví, o jaké nemoci mluvíme a jakou léčbu je třeba předepsat, aby se pacient z tohoto problému zachránil.
Podle MKN-10 má osteochondróza kód M42 a patří do třídy „Nemoci pohybového aparátu a pojivové tkáně" (skupina „Dorsopatie", podskupina „Deformující dorzopatie").
Příčiny vývoje a rizikové faktory
Existuje mnoho důvodů pro výskyt osteochondrózy. Všechny závisí na tom, ve které části páteře se onemocnění vyvíjí - krční, hrudní nebo bederní. Existuje několik hlavních důvodů pro rozvoj onemocnění:
- Dědičná predispozice. Vrozené anomálie přispívají k rozvoji onemocnění pohybového aparátu;
- Hormonální nerovnováha. Narušení endokrinního systému, nadváha nebo podváha negativně ovlivňují pohybový aparát;
- Změny v těle související s věkem. V důsledku toho dochází k destrukci svalové, kostní a chrupavkové tkáně, meziobratlové ploténky se opotřebovávají věkem;
- Poranění páteře a modřiny. Mnoho lidí tráví dlouhou dobu v jedné poloze, například sedí u stolu, zatímco jiní vykonávají stejný typ fyzické práce. To vše způsobuje poškození kostního a vazivového aparátu páteře, stejně jako poranění meziobratlových plotének;
- Degenerativní změny svalové tkáně. Tyto procesy se objevují v důsledku přepětí jednotlivých svalových skupin, což vede nejčastěji k hrudní osteochondróze.
- Sedavý životní styl. Dochází ke svalové atrofii, která vyvolává poruchy krevního oběhu a nesprávnou tvorbu kostního skeletu.
Většina lidí je nepozorná ke své stravě a jedí potraviny, které nejsou vůbec zdravé. Z toho důvodu dochází k nutričnímu deficitu, který negativně ovlivňuje celistvost meziobratlových chrupavek, jejich pohyblivost a elasticitu.
Existuje několik rizikových faktorů pro rozvoj tohoto onemocnění:
- podchlazení;
- plochá chodidla;
- komplikace po infekčních onemocněních;
- nadváha;
- sedavý životní styl;
- poranění páteře.
Při poškození meziobratlových plotének a chrupavkové tkáně je důležité určit příčinu onemocnění a zahájit vhodnou léčbu.
Typy a příznaky
V závislosti na lokalizaci patologického procesu se rozlišuje několik typů osteochondrózy.
Osteochondróza krční páteře
Projevuje se bolestí šíje, týlu a mezi lopatkami. Během spánku může být omezena pohyblivost krku. Často s cervikální osteochondrózou dochází ke znecitlivění prstů. Zaznamenány jsou také závratě a tinitus. Odrůdy cervikální osteochondrózy se liší v klinických projevech:
- cervikalgie– doprovázené bolestí krku a omezenou pohyblivostí; bolest se může rozšířit do oblasti ramen a prostoru mezi lopatkami; Často lze pozorovat brnění a pálení v rukou a prstech;
- cervikokranialgie– doprovázené bolestí od krku k parietální a okcipitální části hlavy, ramenního pletence; charakteristické je svalové napětí, vytváří se pocit zkamenění; jsou pozorovány bolesti hlavy, nevolnost, tinitus, nerovnováha;
- cervikobrachialgie– charakterizované vystřelujícími, bolestivými, tahajícími a pulzujícími bolestmi; otáčení a záklon hlavy může způsobit záchvat akutní bolesti a fyzického napětí v postižené oblasti, dochází k bolesti v pažích a prstech, což vede ke slabosti horních končetin;
- diskogenní léze kořene– vyznačující se záchvatovitou bolestí v rameni, předloktí a prstech, která je doprovázena necitlivostí a pocitem chladu; příznaky se zesilují při kašli, kýchání nebo prudkém otáčení hlavy; může se zhoršit v noci, což vede k nespavosti.
Osteochondróza hrudní páteře
Jedná se o poměrně vzácnou formu. Hrudní osteochondróza je svými příznaky podobná jiným onemocněním, a proto vyžaduje diferenciální diagnostiku.V důsledku nehybnosti hrudních obratlů v této oblasti není při pohybu pozorována silná bolest.Bolestivý syndrom se šíří do hrudní kosti a pod lopatku. Hrudní osteochondróza může způsobit narušení fungování vnitřních orgánů. Hlavní klinické projevy hrudní osteochondrózy jsou:
- Thorakalgie nebo interkostální neuralgie– jde o podráždění nebo stlačení mezižeberních nervů svaly a tkáněmi, které je doprovázeno bolestí na hrudi při ohýbání, ohýbání a otáčení těla, pod žebry, na přední straně hrudníku, bolestí při nádechu, výdechu; bolest může vyzařovat do ramene a mezi lopatky;
- syndrom bolesti, ve kterém je bolest vystřelující v přírodě; bolest může být pociťována uvnitř hrudníku, břicha; zhoršuje se pohybem, kašlem, kýcháním, smíchem; jsou pozorovány poruchy citlivosti.
Thorakalgie (bolest na hrudi) je jedním z nejzávažnějších příznaků, které může člověk zažít. Někdy ani lékař nemůže okamžitě určit příčinu bolesti na hrudi a zjistit, zda tento příznak není známkou ohrožení života pacienta.
Osteochondróza lumbosakrální oblasti
Hlavním důvodem takových změn je nedostatek živin a velká zátěž. Metabolismus se zpomaluje, v důsledku čehož se ploténky nestihnou obnovit, naruší se jejich struktura a vlastnosti. Existuje několik typů bederní osteochondrózy:
- lumbago (akutní bederní lumbago)– akutní bolest v bederní páteři, ke které dochází při zvedání závaží, fyzické aktivitě nebo ohýbání; charakterizované vystřelující bolestí vpravo nebo vlevo v bederní oblasti; rozlišují také lumbago s ischiasem, kdy se bolest šíří do hýždí a nohou;
- radikuloischemický syndrom (radikuloischemie)nastává při poškození a. radiculomedullary a je doprovázeno obrnou extenzorů a flexorů skupiny hýžďového svalstva, noha ochable visí, nedochází k žádnému pohybu.
Osteochondróza páteře s radikulárním-vaskulárním syndromem je velmi nebezpečná patologie, která se projevuje akutní bolestí, protože CSS je často důsledkem nějaké nemoci.
Etapy vývoje
Fáze osteochondrózy jsou charakterizovány takto:
- Počáteční stadium začíná ztrátou zásob tekutin v nucleus pulposus meziobratlových plotének. Jako výsledekje narušena fyziologická poloha ploténky a struktura nucleus pulposus.
- Další vývoj onemocnění (první stupeň) je způsoben snížením výšky disku.Svaly a vazy se přetěžují a ztrácejí schopnost normálně pracovat.V této fázi se může objevit posun obratlů.
- Druhý stupeň je charakterizován změnami kostní tkáně.Tvoří se artróza, dochází k subluxacím.
- Třetí stupeň je určen tím, žekostní výrůstky (osteofyty) se tvoří na páteři,které vedou k poranění nervových kořenů.
Rozvoj osteochondrózy by neměl být zanedbáván, protože s každou další fází se průběh léčby a rehabilitace zvyšuje. Komplikace, které se vyvinou během nemoci, mohou vést k nežádoucím následkům.
Jaký je rozdíl mezi radikulitidou a artrózou?
Symptomy osteochondrózy a radikulitidy jsou velmi podobné, ale hlavní rozdíl mezi nimi spočívá v tom, že v prvním případě se vyskytují pouze v pozdějších stádiích, zatímco radikulitida je charakterizována časným projevem závažných příznaků.Také u radikulitidy způsobuje tlak na paravertebrální svaly a dokonce i sklon hlavy silnou bolest, připomínající elektrický šok, což se nestane s osteochondrózou.
Při srovnání osteochondrózy a artrózy stojí za zmínku, že u druhého onemocnění jsou postiženy všechny prvky kloubu, což má za následek křupání a omezenou pohyblivost. Osteochondróza se zase vyznačuje destrukcí meziobratlových plotének s tvorbou kýlních výběžků.
K určení onemocnění se používají diferenciálně diagnostické metody. Jedná se o komplexní přístup, který vyžaduje úsilí a čas.
Diagnostika
Pokud existuje podezření na osteochondrózu, lékař předepisuje komplexní diagnózu, která se skládá z následujících studií.

Neurologické vyšetření
Provádí ji neurolog. Toto vyšetření zahrnuje kontrolu reflexů, svalové síly a rozsahu bolesti do jiných částí těla.U osteochondrózy je velmi důležité neurologické vyšetření, protože toto onemocnění ovlivňuje fungování nervových zakončení a míchy.
Myelografie páteře
Umožňuje vám vidět, jak se mozkomíšní mok šíří v míšních membránách. To pomáhá identifikovat patologie páteře, onemocnění nervových kořenů a míchy. Při lokální anestezii se do oblasti míchy a nervů vstříkne speciální barvivo. Rentgenový přístroj poskytuje kompletní obraz páteře, zejména kostí. Tato metoda umožňuje identifikovat případné odchylky.
Počítačová tomografie (CT)
Jsou to obrázky jednoho nebo dvou segmentů páteře. Pomocí tohoto postupu můžete vidět obrázek kostní tkáně určité oblasti páteře. Lékař interpretuje výsledný obraz a pokud je viditelné zúžení prostoru mezi obratli, znamená to, že pacient má osteochondrózu.
Nukleární magnetická rezonance (NMR)
NMR využívá silná magnetická pole a také rádiové vlny k vytváření obrazů lidského těla z jednotlivých skenů.Touto metodou se velmi dobře rozlišují vazy, šlachy a kostní struktury.
Zobrazování magnetickou rezonancí (MRI)
Je to účinný postup, protože má bezpečný účinek na tělo - během procedury jsou výsledky získány spíše použitím magnetického pole než zářením.
Bez předběžné komplexní diagnózy nemůžete souhlasit s předepsanou léčbou. To může vést pouze ke zhoršení zdraví.
Léčebné metody
Léčba osteochondrózy zahrnuje mnoho komplexních opatření.V závislosti na závažnosti onemocnění se volí konkrétní léčebná strategie.
Drogová terapie
Léčba osteochondrózy zpravidla začíná užíváním určité skupiny léků:
- léky proti bolesti a různá analgetika;
- léky, které zmírňují křeče;
- vitamíny B a C;
- léky, které zmírňují zánět;
- léky, které podporují lepší krevní oběh.
Kromě perorálního užívání léků jsou pacientům předepisovány různé nesteroidní masti a gely, které mohou zmírnit bolest a snížit otoky problémových oblastí.
Fyzioterapie
Kromě medikamentózní terapie se používají různé fyzioterapeutické postupy. Díky této metodě mohou být léky dodávány přímo do místa zánětu. Hlavní typy fyzioterapie:
- Elektroforéza– provádění fyzioterapie elektrickými poli modulovanými proudy. To umožňuje zavedení léků do těla. Pomáhá zmírnit bolest a svalové křeče;
- Magnetoterapie. Tato bezbolestná fyzioterapie spočívá v pozitivním působení magnetického pole na aktivní buňky nervových a svalových vláken. V důsledku toho se aktivuje práce molekulárních struktur a zlepšují se funkční vlastnosti krevních cév;
- Ultrazvuková terapie. Ultrazvuk jsou zvukové vlny produkované v rozsahu, který lidské ucho nedokáže vnímat. Díky tomu se zlepšuje krevní oběh v postižených oblastech, uvolňuje se křeče, odstraňuje bolest a zastavují se zánětlivé procesy;
- Vibrační efekt. Pomocí mechanických vibrací je postižená oblast ovlivněna;
- Balneoterapie. Podstatou metody je užívání minerální vody, která uvolňuje svaly a blahodárně působí na pohybový aparát. Minerální vodu používejte ve sprše nebo koupeli.
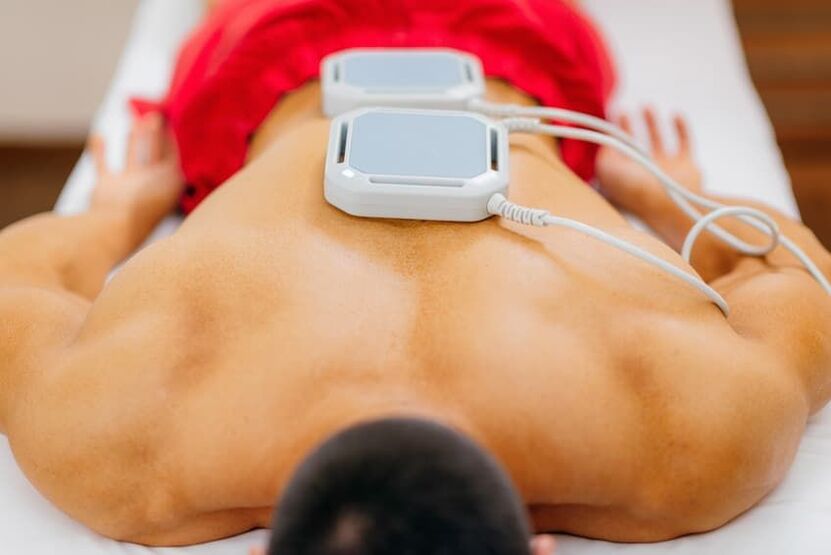
Fyzioterapie by měla být prováděna v období oslabení symptomů, kdy není bolest. V akutní fázi onemocnění lékař vybere soubor postupů, které mohou odstranit syndrom bolesti. V důsledku správné fyzické léčby pacient přestává pociťovat bolest, páteř se stává pohyblivější, což ukazuje na zotavení.
Tradiční metody
Léčba osteochondrózy může zahrnovat použití lidových receptů, jejichž účinnost závisí na individuálních vlastnostech těla. Tady jsou některé z nich:
- Budete potřebovat 300 g ředkvičkové šťávy, 200 g medu a 100 g vodky. Smíchejte všechny přísady a namažte postižená místa 2krát denně.
- Budete potřebovat 1 polévkovou lžíci. l. žitná mouka, 100 g másla, 1 polévková lžíce. l. ocet a 1 vejce. Smíchejte všechny přísady a nechte dva dny. Vetřete do postižených oblastí.
- Syrové brambory nastrouháme a smícháme s malým množstvím medu. Připravenou dužinu přiložte na bolavé místo na 2 hodiny.
Tradiční metody léčby nemohou fungovat jako samostatná terapie.Chcete-li dosáhnout viditelného a trvalého výsledku, měli byste kombinovat léčivé, konzervativní a lidové metody.
Trakce
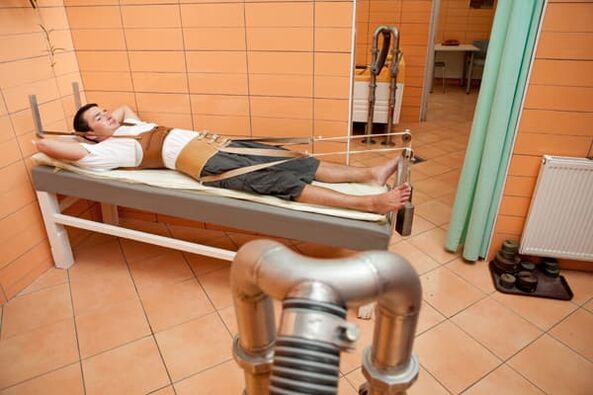
U osteochondrózy se často používá páteřní trakce. Pomocí trakce se uvolní svalové křeče, vyloučí se posunutí obratlů a deformace páteře. Postup se provádí v nemocnici. Existují suché a podvodní způsoby trakce páteře.
Suchá trakce se provádí pod vlivem hmotnosti pacienta, který leží na nakloněné rovině.Pro zvýšení tažné síly může lékař použít přídavná závaží. Při podvodní trakci se léčebný účinek zvyšuje díky působení teplé vody na tělo.
Pod vlivem vody se zvětšuje vzdálenost mezi obratli, eliminují se cévní křeče v postižené oblasti a zlepšuje se prokrvení.
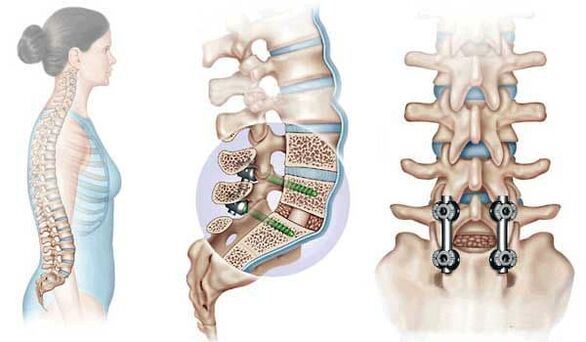
Chirurgická operace
Chirurgická léčba osteochondrózy se provádí v případech, kdy existují závažné komplikace.Mezi takové komplikace patří: herniace meziobratlové ploténky, posunutí obratlů a významný pokles lumen páteřního kanálu.
V tomto případě se provádějí různé typy operací. Jedná se o operace zajištění posunutých obratlů kovovými destičkami, zavedení umělých implantátů meziobratlových kloubů nebo odstranění jednotlivých kostních výrůstků.
Fyzioterapie
Fyzikální terapie osteochondrózy je jedním z nejdůležitějších aspektů léčby. Díky tomu se postupně obnovuje krevní oběh, obratle se vracejí do své normální polohy a páteř se výrazně posiluje.
V počátečních stádiích onemocnění se skládá z gymnastiky.V případech, kdy gymnastika nepřináší pozitivní výsledky, lékař vybere pro pacienta individuální soubor cvičenív kombinaci s dalšími fyzioterapeutickými procedurami.
Komplikace
Onemocnění může způsobit následující komplikace:
- zánětlivá onemocnění nervových kořenů (radikulitida, radikulopatie);
- intervertebrální kýla;
- vegetativně-vaskulární dystonie;
- různé neurologické komplikace;
- silné bolesti hlavy, migrény;
- atrofie končetin;
- stenóza páteřního kanálu;
- spondyloartróza (proliferace okrajů kloubní plochy v důsledku deformující artrózy);
- mrtvice míchy.
Pokud léková terapie nepřinese pozitivní výsledky, je předepsána chirurgická léčba. Sebemenší zpoždění a nezahájení léčby včas může vést k invaliditě, protože páteř ztratí své vlastnosti a pohyblivost.
Pokud není léčba zahájena včas, může dojít ke komplikacím, jako je porucha funkce orgánů reprodukčního a močového systému.
Prevence
Léčba osteochondrózy je poměrně obtížná. Proto je třeba vynaložit veškeré úsilí, aby se zabránilo vzniku onemocnění v těle. Aby se zabránilo výskytu osteochondrózy, je nutné neustále provádět preventivní opatření:
- Že joorganizovat pracoviště;
- při práci potřebujetedělejte krátké přestávkydělat lehkou gymnastiku;
- dávejte pozor na své držení těla;
- denněchůze by měla být snadná, bez sevření;
- vyberte si správný a pohodlný polštář, elastickou matraci.Plocha na spaní by měla být rovnáa elastické;
- Denní strava by měla obsahovat minimum slaných a sladkých jídel a více potravin obohacených vápníkem. Nesmí chybět vitamíny C, E, B. Posílí tkáň chrupavky a učiní ji elastickou.
- aktivní životní styl.
- profylaktickýmasáž.
- léčivýgymnastika.
Preventivní opatření jsou také hlavními požadavky během rehabilitačního období. Dodržování těchto jednoduchých pravidel vám umožňuje vyhnout se relapsu onemocnění i po úplném zotavení.
závěry
- Osteochondróza je degenerativní onemocnění lidské páteře. Příznaky závisí na typu onemocnění a místě jeho výskytu (krční, hrudní, lumbosakrální).
- Komplikace onemocnění mohou nejen narušit celistvost páteře, ale výrazně ovlivnit i fungování dalších orgánových systémů.
- Osteochondrózu lze vyléčit pouze komplexním způsobem, kombinující léky, fyzioterapii a léčebné cvičení.
- Nic složitéhopreventivní opatření pomohou chránit vaše tělo před těžkou patologií.



















